
erektion — ejakulation — penis — hoden — endokrinologie — fertilität — genetische aspekte — aging male — varia

Gibt es medizinische Begründungen für die Beschneidung neugeborener Knaben?
Die Beschneidung von Knaben ist der weltweit am häufigsten durchgeführte chirurgische Eingriff, wobei medizinische Kompetenz bei dieser
Prozedur erst seit dem 19. Jahrhundert mit im Spiel ist. Ausschlaggebend für die weite Verbreitung der Zirkumzision sind im Wesentlichen
kulturelle und religiöse Motive. Heute handelt es sich bei der Zirkumzision um eine der aufs Heftigste kontrovers diskutierten chirurgischen
Interventionen. Ihre Befürworter stellen Vorteile durch verbesserte Hygiene, reduzierte Infektionsrisiken und den Schutz vor Peniskrebs
sowie vor zervikalem Krebs der Partnerin in den Vordergrund. Die Gegner der Beschneidung – insbesondere der bei neugeborenen Knaben
– pochen insbesondere auf das Recht von Knaben auf körperliche Unversehrtheit. Sie bezweifeln schlichtweg präventive Effekte der
Zirkumzision oder sind bemüht solche Befunde herunterzuspielen.
-
Die Beschneidung lässt sich als Initiationsritual anhand bildlicher Darstellungen bis in die pharaonische Ära des alten Ägyptens zurückverfolgen
(Abb. 1). Späterhin wurde die Zirkumzision bei Juden (Abb. 2) und Muslimen zum Bestandteil religiöser Riten und blieb das bis auf den
heutigen Tag.
|
|
In der Neuzeit ist die Beschneidung seit etwa Mitte des 19. Jahrhunderts ins Blickfeld der Medizin gerückt. Es gab Beobachtungen, dass beschnittene Juden einen gewissen Schutz vor Geschlechtskrankheiten zu haben schienen. Beschneidungen wurden danach bis zu Beginn des 20. Jahrhunderts auch als therapeutische Maßnahme gegen Geisteskrankheiten, Tuberkulose, exzessive Onanie und Bilharziose propagiert. Letztere Indikationen muten aus heutiger Sicht eher mittelalterlich an und erwiesen sich denn auch als vollig unhaltbar.
Dennoch hat sich die Beschneidung neugeborener Knaben in englisch sprechenden Industrieländern wie insbesondere den USA fest etabliert. Erst in jüngerer Zeit wird man sich dort der mangelnden Indikationen bewusst, so dass der Anteil derer, die ihre Söhne beschneiden lassen, nicht zuletzt auf Empfehlung der American Academy of Pediatrics sukzessive zurückgeht [1]. Andere Autoren glauben hingegen Anhaltspunkte für eine Zunahme der ohnehin schon sehr hohen Beschneidungsrate in den USA zu haben [2].
-
Sofern nicht religiös, rituell oder anderweitig motivierte Beschneidungen neugeborener Knaben routinemäßig durchgeführt werden, erfolgt der
Eingriff auch aus einer Reihe relativer und absoluter Indikationen. Medizinische Begründungen für eine Beschneidung gibt es eine ganze Menge,
dennoch ist dieser Eingriff vielfach nicht zwingend notwendig. Als präventive Maßnahme kann er mehr oder weniger sinnvoll sein, entbehrt
jedoch der absoluten Indikation. Wie sieht das aber bei Krankheiten oder Anomalien der Vorhaut aus? Was sind relative, was absolute
Indikationen für die Zirkumzision?
Balanoposthitis ist eine meist bakteriell verursachte Entzündung von Vorhaut und Glans penis. Bei Balanitis ist hingegen nur die Vorhaut entzündet. In beiden Fällen wird oft ein eitriger Ausfluss beobachtet. Verursacher sind meist Escherichia coli oder Proteus-Stämme. Seltener erfolgt der Nachweis von Candida albicans. Die Vorhaut lässt sich bei Balanoposthitis und Balanitis häufig nicht zurückziehen. Als Therapie der ersten Wahl gilt eine Behandlung mit Antibiotika. Allenfalls bei mehrfachen Rezidiven sollte eine Zirkumzision in Betracht gezogen werden. Andererseits kann auch eine weniger radikale Maßnahme, bei der der einengende Ring der Vorhaut chirurgisch erweitert wird, zu Beschwerdefreiheit und einer zurückziehbaren Vorhaut führen [3].
Paraphimose ist ein urologischer Notfall und wird von einigen Medizinern als Indikation zur Beschneidung angesehen. Bei den betroffenen Knaben lässt sich die zu enge Vorhaut nach dem (gewaltsamen) Zurückziehen nicht wieder über die Glans penis zurückschieben. Die verengte Vorhaut kann als einschnürendes Band im Sulcus coronarius die Blutzufuhr zur Glans penis unterbinden. Hierbei besteht das Risiko einer Nekrose. Sofern daher die Retraktion nicht manuell in lokaler oder allgemeiner Narkose gelingt, muss unter Umständen eine Zirkumzision durchgeführt werden. In den meisten Fällen ist allerdings eine minimalinvasive Korrektur unter Lokalanästhesie möglich [3].
Eine Phimose zur Geburt (Vorhautverklebung) ist physiologisch und löst sich meist bis zur Einschulung von selbst. Es sollte nicht versucht werden, die Verklebung durch wiederholtes Zurückziehen der Vorhaut lösen zu wollen. Hierbei können Rhagaden und Fissuren entstehen – mit dem Risiko einer sekundären Phimose.
Bei Phimose ist eine routinemäßige oder radikale Zirkumzision mit dem Ziel der Infektions- und/oder Peniskarzinomprophylaxe nach den Leitlinien der Deutschen Gesellschaft für Urologie nicht indiziert. Als nicht-operative Behandlung kann unter Aufbringen einer kortisonhaltigen Salbe versucht werden, die Vorhaut zu dehnen und die Verklebung zu lösen – soweit das ohne Schmerzen zu verursachen möglich ist.
Bei der Technik der Vorhaut erhaltenden Erweiterung wird die verengte Vorhaut durch drei Längsinzisionen in den engen Ring quasi aufgesprengt. Die Schnitte werden dann schräg vernäht, so dass die Vorhaut erhalten bleibt, die Enge aber beseitigt ist (Abb. 3; [4]).
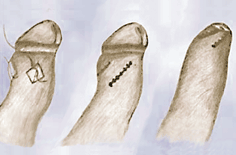
| Abb. 3: Triple Incision: Der operative Eingriff erfolgt durch drei äquidistante, longitudinale Schnitte in den verengten Ring der Vorhaut. Beim Verschließen der Schnitte werden die Nähte schräg gesetzt, so dass die Vorhaut erweitert (Längsinzision & Quervernähung) wird. Auf diese Weise wird der verengte präputiale Ring erweitert und zugleich die Vorhaut erhalten (nach [4]). |
Nach Gargollo et al. (2005) ist die Inzidenz von BXO höher als vielfach angenommen wird. Die Diagnose durch Pädiater sei indes relativ selten. Unter den beschriebenen 41 Fällen (mittleres Alter der Knaben 10,6 Jahre) kamen 52% mit der Diagnose einer Phimose, 13 % mit Balanitis als Diagnose und bei 10% war zuvor ein buried (vergrabener) penis diagnostiziert worden. Der Hauptteil der jungen Patienten unterzog sich einer Zirkumzision. Sofern der Meatus involviert war, erfolgte die Zirkumzision in Kombination mit Meatotomie oder einer Meatoplastik. In neun Fällen war eine ausgedehnte plastische Operation am Penis erforderlich, bei der bukkale Schleimhaut verpflanzt wurde [5].
Als relative Indikationen für Beschneidung von Knaben gelten ferner die Prävention vor Peniskrebs sowie die Reduzierung des Infektionsrisikos mit
Pathogenen verschiedener sexuell übertragbarer Krankheiten.
-
Der ideale Zeitpunkt für die Zirkumzision – so Schoen (2007) in einem Plädoyer für Beschneidung – sei nach der Geburt. Neugeborene
haben noch eine unverwüstliche Natur und sind durch die gerade durchgestandene Geburt auf Stress programmiert. Ihre Spiegel an Kortison, Adrenalin,
Androgenen, Thyroxin und Endorphinen sind sehr hoch. Vielfach können bei den kleinen Patienten Klammern verwandt werden, so dass auf eine Naht ganz
verzichtet werden kann. Die Heilung bei Säuglingen erfolgt rasch und die Rate an Komplika-tionen kann äußerst gering gehalten werden. Zu einem
späteren Zeitpunkt ist die Beschneidung mit einem sehr viel höheren Risiko verbunden, und ist auch aus ökonomischer Sicht deutlich ungünstiger [6].
Als operativ bedingte Komplikationen können bei der Zirkumzision ein postoperatives Ödem, Nachblutungen und eine lokale Infektion auftreten. Es gab
aber auch Fälle, in denen eine Amputation der Glans penis erforderlich wurde, Fälle in denen es zu Nierenversagen kam, Fälle von Sepsis und Todesfälle.
Unter Umständen kommt es zu einem kosmetisch unbefriedigenden Ergebnis.
-
Bereits 1855 erschien der erste Bericht über den potentiellen Schutz beschnittener Männer vor sexuell übertragbaren Krankheiten (STD, sexually transmitted disease):
Es war das Vorkommen von Syphilis bei nicht-jüdischen und jüdischen STD-Patienten verglichen worden (61% versus 19%). Diese Beobachtung bestätigte sich in
nachfolgenden Studien. Beschnittene Männer hatten vergleichsweise seltener Syphilis, eine genitale Herpes-Infektion, Ulcus molle (chancroid) und Gonorrhoe.
Weiss et al. (2006) erstellten eine Metaanalyse aus 26 Studien, in denen das Risiko für verschiedene STD in Abhängigkeit vom Beschneidungsstatus untersucht worden
ist [1]. In den meisten Syphilis-Studien war ein eindeutlich verringertes Infektionsrisiko bei den beschnittenen Männern gefunden worden
(Relatives Risiko [RR] gemittelt 0,67; Abb. 4). Zwischen den einzelnen Studien variierten die Ergebnisse allerdings erheblich.
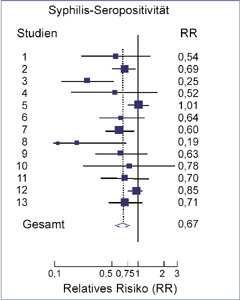
| Abb. 4: In 13 Studien ermittelte relative Risiken (RR) für Syphilis-Seropositivität: Quadrate und horizontale Linien entsprechen dem RR und dem 95 %igen Konfidenzintervall einzelner Studien. Die Fläche der Quadrate ist ein Maß für das Gewicht der jeweiligen Studie. Die Raute gibt das gemittelte RR an (nach Weiss HA, et al. 2006). |
Castellsagué et al. (2002) ermittelten aus den Daten von 1.913 Paaren, dass bei beschnittenen Männern mit mehreren Sexualpartnerinnen das Risiko einer
Infektion mit humanen Papillomaviren (HPV) deutlich reduziert ist. Für die Partnerinnen bedeutete das ein signifikant verringertes Risiko für Zervixkarzinome [7].
-
In einem systematischen Cochrane-Review wurde eine Metaanalyse von 37 Beobachtungsstudien zur Bewertung des präventiven Charakters der Zirkumzision
hinsichtlich des Erwerbs einer HIV-1- und HIV-2-Infektion erstellt. Obwohl in den meisten Studien eine positive Verbindung zwischen Zirkumzision und
HIV-Prävention ermittelt wurde, sahen sich die Autoren des Cochrane-Review aufgrund der großen methodischen Unterschiede außerstande, hieraus eine
sachgerechte Metaanalyse zu erstellen [8].
Viel versprechende Ergebnisse lieferte dann eine Studie aus Südafrika: Für beschnittene Männer weist sie ein gegenüber nicht beschnittenen Männern um 60% reduziertes Risiko, sich mit HIV zu infizieren, aus [9]. Anhand dieses Befundes wurde errechnet, dass sich durch Zirkumzision in den Ländern südlich der Sahara in den nächsten zehn Jahren zwei Millionen neue HIV-Infektionen und 300 000 mit einer HIV-Infektion verbundene Todesfälle vermeiden ließen [10].
Aktuelle Studien aus Kenia und Uganda wurden aufgrund ihrer eindeutig positiven Ergebnisse frühzeitig beendet: In der kenianischen Studie war der Nutzen einer Beschneidung bei der Verhinderung einer HIV-Infektion von 53% (n = 2.784), und in der ugandischen Studie von 51% (n = 4.996) [11, 12].
Rennie et al. (2007) stellten Betrachtungen über die Zirkumzision als Präventivmaßnahme zur Vermeidung einer HIV-Infektion unter dem Blickwinkel spezieller ethnischer und praktischer Herausforderungen in den ärmeren afrikanischen Ländern an. Hierbei spielt auch der Zeitpunkt der Beschneidung eine Rolle. Bei der Überlegung, ob Neugeborene, Präadoleszenten oder erwachsene Männer beschnitten werden sollten, müssen neben Gesichtspunkt der Effektivität auch kulturelle, ethnische und religiöse Besonderheiten mit in Betracht gezogen werden.
Männer könnten sich öfter auf unsicheren Sex einlassen, wenn sie glauben, die Zirkumzision schütze sie vor einer HIV-Infektion. Sind Männer aber bereits als Neugeborene beschnitten worden, ist kaum zu befürchten, dass sie das in ihrem späteren Leben als das HIV-Infektionsrisiko senkend wahrnehmen [13].
Die neuen Befunde aus Südafrika, Kenia und Uganda sind natürlich Wasser auf die Mühlen der Befürworter der Zirkumzision. Dennoch geben sich ihre
Gegner nicht so schnell geschlagen. Sie bezweifeln die Übertragbarkeit eines eventuellen Nutzens der Beschneidung in armen afrikanischen Ländern, in
denen HIV endemisch ist, auf die Verhältnisse in den westlichen Industrieländern, wo die Dichte der HIV-Infizierten sehr viel geringer ist. Eines der
Hauptargumente, das gegen die Zirkumzision bei neugeborenen Knaben vorgebracht wird, ist der fehlende Nutzen für das Kind. Vom Schutz vor STD einschließlich
Immunschwäche profitieren sexuell aktive Erwachsene, die es ja selbst in der Hand hätten, sich für eine Beschneidung zu entscheiden [14].
-
Warum sich beschnittene Männer seltener als ihre nicht beschnittenen Geschlechtsgenossen bakterielle und/oder virale STD zuziehen, lässt sich
biologisch begründen. In der warmen und feuchten Umgebung unter der Vorhaut finden Pathogene nahezu ideale Wachstums- und Replikationsbedingungen.
Darüber hinaus bietet die innere präputiale Oberfläche und das Frenulum, in denen sich beim Geschlechtsverkehr mikroskopisch kleine Abriebe bilden
können, eine Eintrittspforte für Bakterien und Viren.
Die innere Präputialhaut enthält reichlich Langerhans- und andere dendritische Zellen sowie CD4+ T-Helferzellen. Ihre Zahl nimmt bei einer Infektion mit Erregern einer STD weiter zu. Da es sich um Wirtszellen von HIV handelt, ist eine nachfolgende HIV-Infektion begünstigt.
Die Rolle der Langerhans-Zellen bei der HIV-Infektion wurde jüngst neu definiert. Bisher wurde angenommen, dass Langerhans-
[1] Weiss HA, Thomas SL, Munabi SK, Hayes RJ. 2006. Male circumcision and risk of syphilis, chancroid, and genital herpes: a systematic review and meta-analysis. Sex Transm Infect 82:101-110.
[2] Schoen EJ. 2006. Commentary. Ignoring evidence of circumcision benefits. Pediatrics 118:385-387.
[3] Malone P, Steinbrecher H. 2007. Medical aspects of circumcision. Br Med J 335:1206-1209.
[4] Fischer-Klein C, Rauchenwald M. 2003. Triple incision to treat phimosis in children: an alternative to circumcision. BJU Int 92:459-462.
[5] Gargollo PC, Kozakewich HP, Bauer SB, et al. 2005. Balanitis xerotica obliterans in boys. J Urol 174:1409-1412.
[6] Schoen EJ. 2007. Should newborns be circumcised? Yes. Cand Fam Phys 53:2096-2098.
[7] Castellsagué X, Bosch X, Muñoz N, et al. 2002. Male circumcision, penile human papillomavirus infection, and cervical cancer in female partners. N Engl J Med 346:1105-1112.
[8] Siegfried N, Muller M, Deeks J, et al. 2005. HIV and male circumcision a systematic review with assessment of the quality of studies. Lancet Infect Dis 5:165-173.
[9] Auvert B, Taljaard D, Lagarde E, et al. 2005. Randomized controlled trial of male circumcision for reduction of HIV infection risk: the ANRS 1265 trial. PLoS Med 12:298.
[10] Williams BG, Lloyd-Smith JO, Gouws E, et al. 2006. The potential impact of male circumcision on HIV in sub-Saharan Africa. PLoS Med 3:e262.
[11] Bailey RC, Moses S, Parker CB, et al. 2007. Male circumcision for HIV prevention in young men in Kisumu, Kenya. Lancet 369:643-656.
[12] Gray RH, Kigozi, Serwadda D, et al. 2007. Male circumcision for HIV prevention in men in Rakai, Uganda: a randomized trial. Lancet 369:657-666.
[13] Rennie S, Muula AS, Westreich D. 2007. Male circumcision and HIV prevention: ethical medical and public health tradeoffs in low-income countries. J Med Ethics 33:357-361.
[14] Andres D. 2007. Should newborns be circumcised? No. Cand Fam Phys 53:2097-2099.
[15] De Witte, Nabatov A, Pion M, et al. 2007. Langerin is a natural barrier to HIV-1 transmission by Langerhans cells. Nature Medicine 13:367-371.
© 2003-2026 pro-anima medizin medien
–
impressum
–
mediadaten
–
konzeption
–
datenschutz


