
erektion — ejakulation — penis — hoden — endokrinologie — fertilität — genetische aspekte — aging male — varia
Wie Erfolg versprechend sind konservative Therapien?
Verschiedene Medikamentöse bzw. minimal invasive Therapien sind insbesondere in der Lage Schmerzfreiheit bei IPP zu verschaffen. Dennoch muss nach gegenwärtiger Studienlage konstatiert werden, dass es kein anerkanntes konservatives Therapieverfahren für IPP gibt.
Induratio penis plastica (IPP) ist eine entzündliche Erkrankung der Tunica albuginea des Penis, die zu einer bindegewebigen Verhärtung (Plaque) führt. Sie geht charakteristischerweise mit einer Peniskrümmung unterschiedlicher Ausprägung und Sexualstörungen einher. In der Behandlung der akuten und frühen chronischen Phase der IPP spielen insbesondere medikamentöse und lokale Therapien eine Rolle, während operative Eingriffe eher auf schwere Deformitäten nach Fehlschlagen konservativer Therapieversuche beschränkt bleiben. Doch bislang gibt es kaum minimal Invasive Behandlungsmethoden, deren Wirksamkeit nach den Kriterien der evidence based medicine nachgewiesen worden sind. Aber auch wenn sich medikamentöse Therapien in verschiedenen Studien statistisch als effektiv erwiesen haben, sind ihre Erfolge im klinischen Alltag vielfach weitaus geringer einzuschätzen [1-3].
Epidemiologische und klinische Aspekte
-
Die Prävalenz der Induratio penis plastica (IPP) wurde bei einer Umfrage in Köln und Umgebung anhand eines validierten Fragebogens ermittelt [4].
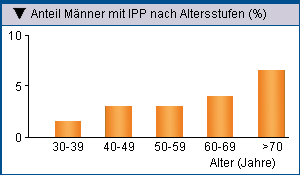
In der untersuchten Population von 4 423 Männern im mittleren Alter von 57,4 Jahren wurden 142 Fälle von IPP registriert. Diese Prävalenz von
3,2% zeigt, dass es sich keinesfalls – wie es aus älterer Literatur noch zu entnehmen ist – um eine so genannte seltene Krankheit handelt. Ihr
Vorkommen ist insbesondere bei Diabetikern und bei Männern mit Urolithiasis erhöht.
Patienten mit IPP sind meist etwa Mitte 40 und daüber (Abb. 1). Andererseits gehören auch jüngere Männer zu den Betroffenen, wobei in dieser
Altersgruppe an mögliche klinische Besonderheiten zu denken ist [5-7]. In einer Untersuchung mit IPP-Patienten im Alter von knapp über 30 Jahren
glaubte mehr als die Hälfte der jungen Männer, sich an ein traumatisierendes Ereignis zu erinnern zu können, das sie als Auslöser der Krankheit
ansahen. Bei einem von vier dieser Männer kam es zu einem plötzlichen (1 bis 3 Tage) Auftreten der Symptome. Von 30 untersuchten Männern hatten
alle ein tastbares Knötchen, während dies in typischen Patienten-Kollektiven nur in etwa zwei Drittel der Fälle zutrifft. In jüngeren Jahren führt
die Krankheit offenbar zu rascherer und derberer Narbenbildung. Bei 33% der Patienten wies der Penis im erigierten Zustand einen Knick auf.
|
Abb. 1: Altersverteilung von Induratio penis plastica (IPP) unter 4.423 befragten Männern in Kön und Umgebung [4]. |
Nahezu alle jungen Patienten leiden nicht unter erektiler Dysfunktion Obwohl Erektionen bei jüngeren und älteren Männern etwa gleich häufig schmerzhaft sind, klagen erheblich mehr junge Männer über Schmerzen beim Geschlechtsverkehr. Dies ist wohl mit einem aktiveren Sexualleben, einer größeren Steifheit des Penis und einer heftigeren Entzündungsreaktion bei jüngeren gegenüber älteren Männern zu erklären.
Bei Diabetikern tritt IPP nicht nur vermehrt auf, sondern die Krankheit nimmt vielfach einen deutlich schwereren klinischen Verlauf als bei Nicht-Diabetikern.
Kenderici et al. (2007) fanden bei Diabetikern im Mittel einen größeren Grad der penilen Deformation als bei Nicht-Diabetikern (45,2° versus 30,2°).
Insbesondere waren unter den Diabetikern Männer mit einem penilen Knick >60° überproportional vertreten. Diabetiker mit IPP wiesen eine geringere
systolische Spitzengeschwindigkeit auf. Bei ihnen fand sich auch ein höherer Anteil von Patienten mit arterieller Insuffizienz und gemischter Gefäßerkrankung.
Schmerzen bei der Erektion waren bei Nicht-Diabetikern häufiger. Das erklärt sich unter Umständen durch geringere Schmerzwahrnehmung aufgrund einer
diabetischen Neuropathie und durch weniger rigide Erektionen [8].
-
Medikamentöse Therapien haben ihre Berechtigung in der aktiven Phase der Erkrankung zur Linderung der Beschwerden. Eine Verbesserung der penilen
Deviation ist nicht zu erwarten.
Vitamin E ist ein natürliches Antioxidans, das die regelmäßig im Energiestoffwechsel produzierten reaktiven Sauerstoffverbindungen reduziert. Obwohl der Wirksamkeitsnachweis in kontrollierten Studien fehlt, wird Vitamin E häufig verordnet.
In einem Vergleich zwischen Acetyl-L-Carnitin und Tamoxifen, bei dem 48 IPP-Patienten, die drei Monate entweder 1 g Acetyl-L-Carnitin zweimal täglich
oder 20 mg Tamoxifen zweimal täglich erhielten, erwies sich Carnitin gegenüber Tamoxifen als deutlich effektiver: Zur Schmerzreduktion kam es bei 92%
bzw. 50% der Patienten. Die Progression der Krankheit wurde in 92% bzw. 46% der Fälle inhibiert [11].
Mit Propionyl-L-Carnitin in Kombination mit Verapamil erreichten Cavallini et al. (2002) signifikante Verbesserungen der Peniskrümmung, der Plaquegröße,
der enddiastolischen Geschwindigkeit in der Arteria profunda penis und der Krankheitsprogression. Ferner registrierten sie eine Verbesserung der erektilen
Funktion [12].
Kalium-Paraaminobenzoat (Potaba) wird seit mehr als 50 Jahren in der Behandlung der IPP angewandt. Die Substanz soll antifibrotisch wirken,
ohne dass allerdings ein genauer Wirkmechanismus bekannt wäre. In einer prospektiven, randomisierten, doppelblinden Studie konnten Weidner et al. (2005)
zwar eine signifikante Verringerung der Plaquegröße erreichen, doch die vorhandene Deviation besserte sich nicht. Die Progression der Krankheit wurde
gestoppt. Der Effekt auf Schmerzen war nicht signifikant [13].
Colchicin – das Alkaloid der Herbstzeitlose (Colchicum autumnale) – wurde in einer nicht kontrollierten Studie mit 60 IPP-Patienten
in der akuten Krankheitsphase in einer Dosierung von 0,5 mg dreimal täglich getestet. Während der ca. elfmonatigen Nachbeobachtung kam es zwar bei 30%
der Männer zu einer Verringerung, aber bei 21,7% sogar zu einer Verstärkung der Penisdeviation. Eine Schmerzlinderung erfuhren 95% der Studienteilnehmer.
Von der Therapie mit Colchicin profitieren nach Ansicht der Autoren insbesondere Patienten in einem frühen Krankheitsstadium, einer Peniskrümmung <30°, wenig
vaskulären Risikofaktoren und ohne begleitende erektile Dysfunktion [14].
 Tamoxifen ist ein nicht-steroidaler selektiver Estrogenrezeptor-Modulator. Seine Wirkung bei IPP wird über die in vitro nachgewiesene
Freisetzung von Transformierendem Wachstumsfaktor beta aus Fibroblasten erklärt. Dieser Faktor wirkt entzündungshemmend und kann die
Fibroblasten-
Tamoxifen ist ein nicht-steroidaler selektiver Estrogenrezeptor-Modulator. Seine Wirkung bei IPP wird über die in vitro nachgewiesene
Freisetzung von Transformierendem Wachstumsfaktor beta aus Fibroblasten erklärt. Dieser Faktor wirkt entzündungshemmend und kann die
Fibroblasten-
Carnitin spielt eine essentielle Rolle im Energiestoffwechsel menschlicher Zellen. Seine Wirksamkeit bei IPP wird auf die Hemmung von
Acetyl-
-
Superoxid-Dismutase (SOD) – ein medizinisch verwendetes Analgetikum – ist seit ein paar Jahren als rekombinantes humanes SOD in
Liposomen eingeschlossen zur topischen Anwendung verfügbar. Die entzündungshemmende Substanz wurde in einer randomisierten, Placebo-kontrollierten
Cross-over-Studie mit 39 IPP-Patienten, denen die Krankheit erhebliche Schmerzen bereitete, geprüft.
In der Verum-Gruppe wurde eine gegenüber Placebo statistisch signifikante Besserung der Schmerzen bereits nach vier Behandlungswochen ermittelt.
Bei 47% der Patienten hatte sich die Plaquegröße und bei 38% die Plaquekonsistenz verringert. Auch Besserungen der penilen Krümmung um 5° bis 30°
wurden bei 23% der Männer registriert. Verglichen mit der zu erwartenden spontanen Progressionsrate bis ca. 40%, war das Fortschreiten der Krankheit
bei nur 10% der Männer in der Studiengruppe als deutlicher Behandlungserfolg zu werten. Die Zufriedenheit der Patienten war hoch, was insbesondere
auch auf das Fehlen Therapie-
Verapamil-Gel erwies sich in einer prospektiven, Placebo-kontrollierten Prüfung mit 57 Patienten als effektiv. Bei der topischen Anwendung
verschwanden die Schmerzen bei der Erektion, die Plaquegröße nahm ab und die Peniskrümmung verringerte sich. Ferner verbesserte sich die Qualität
der Erektionen [16].
Iontophorese: Unter Anlegen eines schwachen elektrischen Gleichstroms werden ionisierte Wirkstoffe in hoher Konzentration transdermal in IPP-Läsionen
eingebracht (Abb. 2). In Gewebeproben der Tunica albuginea wurden nach iontophoretischer Vera-pamil-Applikation messbare Spiegel der Wirksubstanz
nachgewiesen. Neben Verapamil lassen sich mit Hilfe dieses Verfahren unter anderem auch Dexamethason und Lidocain applizieren.
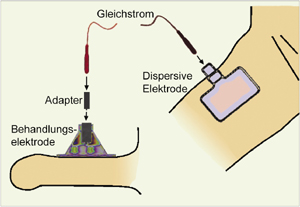
Abb. 2: Prinzip der Iontophorese.
In einer randomisierten Studie behandelten Greenfield et al. (2007) 42 IPP-Patienten entweder mit 10 mg Verapamil in 4 ml Kochsalzlösung
oder mit 4 ml reiner Kochsalzlösung via Iontophorese. Die Behandlung wurde über drei Monate zweimal wöchentlich durchgeführt. In der
Verapamil-
-
Verapamil wird als intraläsionale Therapie bei IPP im Frühstadium eingesetzt. Der Kalziumkanal-Blocker hemmt das Wachstum von Fibroblasten und
steigert die Produktion von Kollagenasen. Doch trotz seiner verbreiteten Popularität ̫ Verapamil gilt vielfach als First-line-
Bei 94 IPP-Patienten, die sich sechs intraläsionalen Injektionen von Verapamil unterzogen, stellten Bennett et al. (2007) nur bei einer Minderheit (18%) eine Verringerung der penilen Krümmung fest. Mehrheitlich (60 %) kam es zu einer stabilisierung der Deformation. Schmerzfreiheit wurde bei allen Patienten erreicht [18].
In einer randomisierten, kontrollierten Studie wurde je 40 Patienten mit IPP entweder Verapamil oder Kochsalzlösung (Kontrollen) in die Plaque
injiziert. Nach etwa 24-wöchigem Follow-up hatte sich bei 17,5% der Patienten in der Verapamil-
Interferone wirken auf die Fibroblastenproliferation hemmend und steigern die Produktion der Kollagenasen. Hellstrom et al. (2006) unternahmen
eine einfachblinde, randomisierte, Placebo-
Kollagenasen führen bei lokaler Injektion in die Läsion vermutlich zu einem veränderten Kollagengehalt in der Plaque. Die Effektivität dieser
Behandlungsmethode wurde in einer randomisierten, Placebo-kontrollierten Doppelblind-Studie demonstriert. Allerdings wurde nur bei Patienten mit
geringer Deviation und Plaquegröße eine statistisch signifikante, wenn auch nicht sehr ausgeprägte Verringerung des Krümmungsgrades erzielt [21].
Kortison kommt bei IPP relativ häufig zur Anwendung, obwohl die Wirksamkeit nicht gesichert ist. In einer kontrollierten Studie konnte keine Effektivität
nachgewiesen werden.
-
Die Strahlentherapie wird in Deutschland als nebenwirkungsarme Therapie bei IPP relativ häufig angewandt. Die diesbezügliche Praxis wurde in einer
Pattern-of-Care-
Die Untersucher gehen nach den von ihnen ermittelten retrospektiven Daten von einer Wirksamkeit der Strahlentherapie bei IPP aus, auch wenn diese nicht entsprechend den Kriterien der evidenzbasierten Medizin untermauert wird [22].
Die extrakorporale Schockwellentherapie (ESWT) bewirkt nach gängiger Meinung die Zerstörung von Verkalkungen verbunden mit einer verbesserten
Durchblutung und der Beseitigung von Gewebsdebris. Der Erfolg dieser Behandlungsmethode lässt sich in erster Linie auf die rasch eintretende
Schmerzfreiheit zurückführen. Darüber hinaus ließen sich in randomisierten, Placebo-
-
Literatur:
[1] Kumar R, Nehra A, 2009. Surgical and minimally invasive treatments for Peyronie´s disease. Curr Opin Urol 19:589-594.
[2] Hellstrom WJG, 2009. Medical management of Peyronie´s disease. J Androl 30:397-405.
[3] Klotz T, Mathers MJ, Sommer F, 2007. Induratio penis plastica eine verschwiegene Erkrankung. Dtsch Arztebl 104:A-263.
[4] Schwarzer U, Sommer F, Klotz T, et al. 2001. The prevalence of Peyronies disease: results of a large survey. BJU Int 88:727-730.
[5] Levine LA, Estrada CR, Storm DW, Matkow TG. 2003. Peyronie disease in younger men: characteristics and treatment results. J Androl 24:27-32.
[6] Seftel AD. 2003. Editorial commentary: Peyronie disease in younger men. J Androl 24:33-34.
[7] Tefekli A, Kandirali E, Erol H, et al. 2001. Peyronie´s disease in men under 40: characteristics and outcome. Int J Impot Res 13:18-23.
[8] Kendirci M, Trost L, Sikka S Hellstrom WJG. 2007. Diabetes mellitus is associated with severe Peyronie´s disease. BJU Int 99:383-386.
[9] Colletta AA, Wakefield LM, Howell FV, et al. 1990. Anti-oestrogens induce the secretion of active transforming growth factor beta from human fetal fibroblasts. Br J Cancer 62:405-409.
[10] Teloken C, Rhoden EL, Grazziotin TM, et al. 1999. Tamoxifen versus placebo in the treatment of Peyronies disease. J Urol 162: 2003-2005. [11] Biagiotti G, Cavallini G, 2001. Acetyl-L-carnitine vs. tamoxifen in the oral therapy of Peyronie´s disease: a preliminary report. BJU Int 88:63-67.
[12] Cavallini G, Biagiotti G, Koverech A, Vitali G, 2002. Oral propionyl-L-carnitine and intraplaque verapamil in the therapy of advanced and resistant Peyronies disease. BJU Int 89:895-900.
[13] Weidner W, Hauck EW, Schnitker J, the Peyronies Disease Study Group and of the Andrological Group of the German Urologists, 2005. Potassium paraaminobenzoate (POTABA) in the treatment of Peyronies disease: a prospective, placebo-controlled, randomized study. Eur Urol 47:530-535.
[14] Kadioglu A, Tefekli A, Koksal T, et al. 2000. Treatment of Peyronies disease with oral colchicine: long-term results and predictive parameters of successful outcome. Int J Impot Res 12:169175.
[15] Riedl CR, Sternig P, Galle G, et al. 2005. Liposomal recombinant human superoxide dismutase for the treatment of Peyronie´s disease: a randomized placebo-controlled double-blind prospective clinical study. Eur Urol 48:656-661.
[16] Fitch WP 3rd, Easterling WJ, Talbert RL, et al. 2007. Topical verapamil HCl, topical trifluoperazine, and topical magnesium sulfate for the treatment of Peyronies disease a placebo-controlled pilot study. J Sex Med 4:477-484.
[17] Greenfield JM, Shah SJ, Levine LA, 2007. Verapamil versus saline in electromotive drug administration for Peyronies disease: a double-blind, placebo controlled trial. J Urol 177:972-597.
[18] Bennett NE, Guhring P, Mulhall JP, 2007. Intralesional verapamil prevents the progression of Peyronies disease. Urology 69:1181-4118.
[19] Shirazi M, Haghpanah AR, Badiee M, et al. 2009. Effect of intralesional verapamil for treatment of Peyronies disease: a randomized single-blind, placebo-controlled study. Int Urol Nephrol 41:467-671.
[20] Hellstrom WJ, Kendirici M, Matern R, et al. 2006. Single-blind, multicenter, placebo controlled, parallel study to assess the safety and efficacy of intralesional interferon alpha-2B for minimally invasive treatment for Peyronie´s disease. J Urol 176:394-398.
[21] Gelbard MK, James K, Riach P, Dorey F, 1993. Collagenase versus placebo in the treatment of Peyronies disease: a double-blind study. J Urol 149:56-58.
[22] Niewald M, Güssbacher C, Fleckenstein J, et al. 2007. Strahlentherapie der Induratio penis plastica Ergebnisse einer bundesweiten Patterns-of-Care-Studie. Blickpunkt der Mann 5:16-20.
[23] Palmieri A, Imbimbo C, Longo N, et al. 2009. A first prospective, randomized, double-blind, placebo-controlled clinical trial evaluating extracorporeal shock wave therapy for the treatment of Peyronies disease. Eur Urol 56:363-370.
Autor:
Dr. med. Heribert Schorn, Göttingen,E-Mail: dr@schorn.de
© 2003-2025 pro-anima medizin medien
–
impressum
–
mediadaten
–
konzeption
–
datenschutz
