 Bei der Progression benigner Prostatahyperplasie (BPH) spielen chronische Entzündung und gestörte Immunregulation
eine wichtige Rolle. In diesem Zusammenhang wurde untersucht, ob bei Männern eine Verbindung von Hypogonadismus zur Schwere
der Entzündung bei BPH besteht, und welchen Effekt der selektive Androgenrezeptor (AR)-Agonist Dihydrotestosteron (DHT)
auf Stromazellen der Prostata ausübt, die von BPH-Patienten nach Prostataresektion in Kultur gehalten wurden
(Vignozzi L, et al. 2012a):
Bei der Progression benigner Prostatahyperplasie (BPH) spielen chronische Entzündung und gestörte Immunregulation
eine wichtige Rolle. In diesem Zusammenhang wurde untersucht, ob bei Männern eine Verbindung von Hypogonadismus zur Schwere
der Entzündung bei BPH besteht, und welchen Effekt der selektive Androgenrezeptor (AR)-Agonist Dihydrotestosteron (DHT)
auf Stromazellen der Prostata ausübt, die von BPH-Patienten nach Prostataresektion in Kultur gehalten wurden
(Vignozzi L, et al. 2012a):
 Die Infiltration der Prostata mit chronisch aktivierten CD4+-T-Lymphozyten und die Sekretion inflammatorischer
Zytokine gelten als bestimmender Faktor in der BPH-Pathogenese.
Die Infiltration der Prostata mit chronisch aktivierten CD4+-T-Lymphozyten und die Sekretion inflammatorischer
Zytokine gelten als bestimmender Faktor in der BPH-Pathogenese.
Im Tierversuch führt ein durch Ernährung mit viel Fett hervorgerufener Hypogonadismus zu histologischen Veränderungen in
der Prostata, die durch Entzündungsrektionen in Verbindung mit gestörten stromalen Strukturen und Hypoxie gekennzeichnet
sind. Dieser Zustand wird durch Testosteronausgleich vollständig normalisiert (Vignozzi L, et al. 2012b).
 Prostatektomierte Gewebeproben von 42 Männern, die sich nach Ausschluss von Prostatakrebs einer transurethralen Prostataresektion (TURP)
unterzogen hatten, wurden von zwei verblindeten Pathologen auf das Vorliegen eines entzündlichen Filtrats gemäß
dem Klassifikationssystem der chronischen Prostatitis (CP-CPPS) untersucht. Die Ergebnisse wurden mit dem
Testosteronspiegel der jeweiligen Patienten korreliert.
Prostatektomierte Gewebeproben von 42 Männern, die sich nach Ausschluss von Prostatakrebs einer transurethralen Prostataresektion (TURP)
unterzogen hatten, wurden von zwei verblindeten Pathologen auf das Vorliegen eines entzündlichen Filtrats gemäß
dem Klassifikationssystem der chronischen Prostatitis (CP-CPPS) untersucht. Die Ergebnisse wurden mit dem
Testosteronspiegel der jeweiligen Patienten korreliert.
In Primärkulturen von prostatischen Glattmuskelzellen der resektierten Gewebeproben wurde der anti-inflammatorische Effekt von
DHT hinsichtlich der Sekretion Entzündungs-/Wachstumsfaktoren als Reaktion auf die Auslösung entzündlicher Stimuli mit
Tumornekrose-Faktor alpha (TNFα), Lipopolysaccharid (LPS) oder CD4+-T-Lymphozyten analysiert.
 Die histopathologische Untersuchung ergab in allen Fällen eine Prostataentzündung. Der inflammatorische Score war bei Männern mit
schwerem Hypogonadismus (Testosteronspiegel <8 nMol/l [2,3 ng/ml]) deutlich höher als bei einem Testosteronspiegel >8 nMol/l.
Die histopathologische Untersuchung ergab in allen Fällen eine Prostataentzündung. Der inflammatorische Score war bei Männern mit
schwerem Hypogonadismus (Testosteronspiegel <8 nMol/l [2,3 ng/ml]) deutlich höher als bei einem Testosteronspiegel >8 nMol/l.
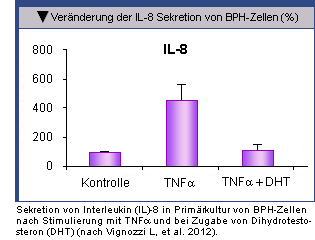 In BPH-Zellkulturen wurde durch Zugabe des in der Prostata wirksamsten Antigens, DHT (30 nMol; 24 Std), die durch Zugabe von
TNFα bewirkte Sekretion pro-inflammatorischer Zytokine/Chemokine [Interleukin (IL)-8 (Abb.), IL-6, IL-9,
IL-12p75, Interferon gamma-induziertes Protein, 10 kD (IP-10), Monozyten-Chemoattraktionsprotein-1 (MCP-1), basischer
Fibroblastenwachstumsfaktor (bFGF)] gehemmt. Zugleich wurde die Aktivierung des nukleären
Faktors Kappa-B (nF-κB)p65 inhibiert. Ferner hemmt das Androgen die durch LPS induzierte Sekretion pro-inflammatorischer
Zytokine/Chemokine.
In BPH-Zellkulturen wurde durch Zugabe des in der Prostata wirksamsten Antigens, DHT (30 nMol; 24 Std), die durch Zugabe von
TNFα bewirkte Sekretion pro-inflammatorischer Zytokine/Chemokine [Interleukin (IL)-8 (Abb.), IL-6, IL-9,
IL-12p75, Interferon gamma-induziertes Protein, 10 kD (IP-10), Monozyten-Chemoattraktionsprotein-1 (MCP-1), basischer
Fibroblastenwachstumsfaktor (bFGF)] gehemmt. Zugleich wurde die Aktivierung des nukleären
Faktors Kappa-B (nF-κB)p65 inhibiert. Ferner hemmt das Androgen die durch LPS induzierte Sekretion pro-inflammatorischer
Zytokine/Chemokine.
Da BPH-Zellen als Antigen-präsentierende Zellen fungieren, wurde geprüft, ob in Ko-Kulturen mit CD4+-Zellen
die Zytokinproduktion der T-Lymphozyten beeinflusst wird. In den Kulturmedien stieg die Konzentration verschiedener
pro-inflammatorischer Mediatoren [IL-1β, IL-15, TNFα, Eotaxan, Granulozyten-Kolonie stimulierender Faktor (G-CSF),
MCP-1] deutlich an. Diese Beeinflussung von CD4+-Zellen durch BPH-Zellen wurde durch Zugabe von DHT inhibiert.
Desgleichen hemmten mit DHT vorinkubierte CD4+-Zellen die Proliferation der CD4+-Zellen.
 Dihydrotestosteron hat in prostatischen Stromazellen eine immunregulatorische Funktion, indem es deren Fähigkeit hemmt,
Autoimmun- und entzündliche Reaktionen auszulösen.
Dihydrotestosteron hat in prostatischen Stromazellen eine immunregulatorische Funktion, indem es deren Fähigkeit hemmt,
Autoimmun- und entzündliche Reaktionen auszulösen.
⇒
Insofern sollte DHT für Prostatazellen eher als Freund denn als Feind aufgefasst werden, zumal beobachtet wird, dass
die Prostata bei hypogonadalen Männern stärker entzündet ist als die bei eugonadalen Männern. Die Autoren empfehlen daher,
in Interventionsstudien den anti-inflammatorischen Effekt einer Testosteronsubstitution bei hypogonadalen Patienten
mit BPH zu prüfen.
|
|
Vignozzi L, Cellai I, Santi R, et al. 2012a.
Anti-inflammatory effect of androgen receptor activation in human BPH cells.
J Androl May 4 [Epub ahead of print].
Vignozzi L, Morelli A, Sarchielli E, et al. 2012b.
Testosterone protects from metabolic syndrome-associated prostate inflammation: an experimental study in rabbit.
J Endocrinol 212:71-84.
|


 Bei der Progression benigner Prostatahyperplasie (BPH) spielen chronische Entzündung und gestörte Immunregulation
eine wichtige Rolle. In diesem Zusammenhang wurde untersucht, ob bei Männern eine Verbindung von Hypogonadismus zur Schwere
der Entzündung bei BPH besteht, und welchen Effekt der selektive Androgenrezeptor (AR)-Agonist Dihydrotestosteron (DHT)
auf Stromazellen der Prostata ausübt, die von BPH-Patienten nach Prostataresektion in Kultur gehalten wurden
(Vignozzi L, et al. 2012a):
Bei der Progression benigner Prostatahyperplasie (BPH) spielen chronische Entzündung und gestörte Immunregulation
eine wichtige Rolle. In diesem Zusammenhang wurde untersucht, ob bei Männern eine Verbindung von Hypogonadismus zur Schwere
der Entzündung bei BPH besteht, und welchen Effekt der selektive Androgenrezeptor (AR)-Agonist Dihydrotestosteron (DHT)
auf Stromazellen der Prostata ausübt, die von BPH-Patienten nach Prostataresektion in Kultur gehalten wurden
(Vignozzi L, et al. 2012a):
 Die Infiltration der Prostata mit chronisch aktivierten CD4+-T-Lymphozyten und die Sekretion inflammatorischer
Zytokine gelten als bestimmender Faktor in der BPH-Pathogenese.
Die Infiltration der Prostata mit chronisch aktivierten CD4+-T-Lymphozyten und die Sekretion inflammatorischer
Zytokine gelten als bestimmender Faktor in der BPH-Pathogenese. Prostatektomierte Gewebeproben von 42 Männern, die sich nach Ausschluss von Prostatakrebs einer transurethralen Prostataresektion (TURP)
unterzogen hatten, wurden von zwei verblindeten Pathologen auf das Vorliegen eines entzündlichen Filtrats gemäß
dem Klassifikationssystem der chronischen Prostatitis (CP-CPPS) untersucht. Die Ergebnisse wurden mit dem
Testosteronspiegel der jeweiligen Patienten korreliert.
Prostatektomierte Gewebeproben von 42 Männern, die sich nach Ausschluss von Prostatakrebs einer transurethralen Prostataresektion (TURP)
unterzogen hatten, wurden von zwei verblindeten Pathologen auf das Vorliegen eines entzündlichen Filtrats gemäß
dem Klassifikationssystem der chronischen Prostatitis (CP-CPPS) untersucht. Die Ergebnisse wurden mit dem
Testosteronspiegel der jeweiligen Patienten korreliert.  Die histopathologische Untersuchung ergab in allen Fällen eine Prostataentzündung. Der inflammatorische Score war bei Männern mit
schwerem Hypogonadismus (Testosteronspiegel <8 nMol/l [2,3 ng/ml]) deutlich höher als bei einem Testosteronspiegel >8 nMol/l.
Die histopathologische Untersuchung ergab in allen Fällen eine Prostataentzündung. Der inflammatorische Score war bei Männern mit
schwerem Hypogonadismus (Testosteronspiegel <8 nMol/l [2,3 ng/ml]) deutlich höher als bei einem Testosteronspiegel >8 nMol/l. In BPH-Zellkulturen wurde durch Zugabe des in der Prostata wirksamsten Antigens, DHT (30 nMol; 24 Std), die durch Zugabe von
TNFα bewirkte Sekretion pro-inflammatorischer Zytokine/Chemokine [Interleukin (IL)-8 (Abb.), IL-6, IL-9,
IL-12p75, Interferon gamma-induziertes Protein, 10 kD (IP-10), Monozyten-Chemoattraktionsprotein-1 (MCP-1), basischer
Fibroblastenwachstumsfaktor (bFGF)] gehemmt. Zugleich wurde die Aktivierung des nukleären
Faktors Kappa-B (nF-κB)p65 inhibiert. Ferner hemmt das Androgen die durch LPS induzierte Sekretion pro-inflammatorischer
Zytokine/Chemokine.
In BPH-Zellkulturen wurde durch Zugabe des in der Prostata wirksamsten Antigens, DHT (30 nMol; 24 Std), die durch Zugabe von
TNFα bewirkte Sekretion pro-inflammatorischer Zytokine/Chemokine [Interleukin (IL)-8 (Abb.), IL-6, IL-9,
IL-12p75, Interferon gamma-induziertes Protein, 10 kD (IP-10), Monozyten-Chemoattraktionsprotein-1 (MCP-1), basischer
Fibroblastenwachstumsfaktor (bFGF)] gehemmt. Zugleich wurde die Aktivierung des nukleären
Faktors Kappa-B (nF-κB)p65 inhibiert. Ferner hemmt das Androgen die durch LPS induzierte Sekretion pro-inflammatorischer
Zytokine/Chemokine.