
Testosteronsubstitution auch nach kurativ behandeltem Prostatakrebs?
Mit der Entdeckung, dass Prostatakrebswachstum nach Kastration zumindest vorübergehend zum Stillstand kommt, wurde
a priori zugleich davon ausgegangen, dass Testosteron mit der Entwicklung maligner Prostataerkrankungen im Zusammenhang steht.
Doch in letzter Zeit erwies sich die Androgenabhängigkeit von Entwicklung, Wachstum und Funktion der Prostata in erster
Linie als Phänomen des intraprostatischen Androgenstoffwechsels – weitgehend unabhängig vom Serum-Testosteronspiegel.
Die Erkenntnis, dass Testosteron im Serum die Entwicklung von Prostatakrebs nicht fördert, basiert auf Analysen
des Prostatakrebs-
Hohe Serum-Androgenspiegel stehen nicht im Zusammenhang mit Prostatakrebs-Risiko
-
Die Ansicht, dass hohe Testosteronspiegel die Entwicklung von Prostatakrebs begünstigen und darüber hinaus zu einer schlechten
Krebsprognose führen, lässt sich anhand der Beweislage nicht aufrechterhalten.
In einer umfassenden Metaanalyse wurden von der Endogenous Hormones and Prostate Cancer Collaborative Group alle verfügbaren
prospektive Daten zur Konzentration endogener Hormone und dem Risiko für Prostatakrebs analysiert:
Die gepoolten Daten aus 18 Studien mit insgesamt 3.886 Prostatakrebs-Patienten und 6.438 Kontrollen erbrachten keinerlei
Zusammenhang zwischen Sexualhormonspiegeln und dem Risiko, ein Prostatakarzinom zu entwickeln [1].
Aktuelle Daten weisen sogar darauf hin, dass eher niedrige Serum-
# In einem Kollektiv von 206 aufeinander folgenden Patienten mit BPH oder Prostatakrebs stand ein niedriger Serum-
# Für Patienten mit einem niedrigen Spiegel an bioverfügbarem Testosteron bestand das 4,9-fach erhöhte Risiko bei einer
Prostatabiobsie, die durch einen erhöhten PSA-Spiegel oder den Befund bei der digitalen rektalen Untersuchung veranlasst wurde,
Prostatakrebs zu entdecken. Naturgemäß wurde ein ähnliches Ergebnis für erhöhte Spiegel an Sexualhormon-bindendem
Globulin (SHBG) ermittelt (3,2-fach erhöhtes Risiko) [3].
-
In einer Reihe von Untersuchungen wurde ermittelt, dass niedrige Testosteronspiegel vor einer Prostatakrebs-
# In einer spanischen Studie stand der Testosteronspiegel im umgekehrten Verhältnis zum Gleason Score, zur Tumorlast, zur Bilateralität des Karzinoms und zum Prozentsatz an Tumorgewebe im Biopsiematerial. Patienten mit low-risk Prostatakrebs hatten vor der Therapie überwiegend einen hohen Serum-Testosteronspiegel [4].
# Ähnliche Zusammenhänge wurden auch bei chinesischen Patienten festgestellt. Bei Patienten mit einem prätherapeutischen Spiegel an Gesamttestosteron <2,5 ng/ml wurde eine höhere Inzidenz von Tumoren mit einem Gleason Score 8–10 ermittelt [5].
# Abweichend hiervon wurde von einer Arbeitsgruppe in Italien ermittelt, dass Hypogonadismus bei Patienten vor einer radikalen Prostatektomie kein unabhängiger Prädiktor für high-
# Ergebnisse derselben Arbeitsgruppe lassen erkennen, dass Sexualsteroide (Gesamttestosteron (T), Estradiol E2, T/E2) als Prädiktoren für high-risk Prostatakrebs eine U-förmige Abhängigkeit aufweisen. Sowohl bei erniedrigten als auch bei erhöhten Werten bestand das erhöhte Risiko, bei der radikalen Prostatektomie ein high-risk Prostatakarzinom nachzuweisen [7]
# Deutsche Untersucher ermittelten zirkulierendes freies Testosteron als unabhängigen Prädiktor für eine fortgeschrittene Krankheit bei Männern mit klinisch lokalisiertem Prostatakarzinom. Patienten mit einem präoperativ niedrigen Spiegel an freiem Testosteron (<0,047 µg/l) hatten gegenüber jenen mit höheren Werten häufiger ein höheres Tumorstadium, einen positiven Lymphknotenstatus sowie eine fortgeschrittene Krankheit [8].
-
Obwohl die Androgendeprivationstherapie (ADT) heute klinischer Standard ist, gibt es hinsichtlich der Hormonabhängigkeit des Prostatakarzinoms
weiterhin offene Fragen.
Es besteht der scheinbare Widerspruch, dass Testosteronentzug einerseits zur Regression von Prostatakarzinomen führt,
andererseits das Wachstum von benigner Prostatahyperplasie und des Prostatakarzinoms aber von einem Abfall des freien Testosterons
im Serum begleitet wird. Als Erklärung hierfür wurde bereits vor gut 25 Jahren in Form das Sättigungskonzept angedacht (Abb.).
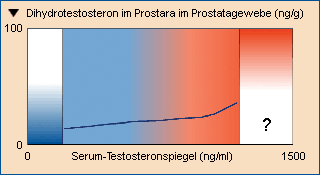
|
Sättigungskonzept: Normale endogene Testosteronspiegel sind für eine nahezu maximale Stimulation von Prostatakarzinomen ausreichend. Lediglich Veränderungen, die sich in der Nähe und unterhalb der Kastrationsschwelle abspielen, haben signifikante Effekte auf das Prostatawachstum (nach Fowler JE, Whitmore Jr. WF, 1981. J Urol 126:372). |
Danach sind normale endogene Testosteronspiegel bereits ausreichend, um eine nahezu maximale Stimulation des Prostatatumors herbeizuführen. Wesentlich in diesem Zusammenhang ist die Erkenntnis, dass eine Testosteronsubstitutionstherapie zwar die Serum-
Zur Inhibierung des Wachstums von Prostatakarzinomen sind äußerst tiefe intraprostatische Androgenspiegel erforderlich.
Es hat sich gezeigt, dass vielfach auch unter einer ADT bei nicht hinreichender
Suppression des Testosteronspiegels weiterhin Androgen-abhängige Gene exprimiert werden [9].
Bei einer ADT sollten deshalb Testosteronspiegel im Serum deutlich
unterhalb des definierten Kastrationsniveaus von 0,5 ng/ml erreicht werden.
-
Ein Großteil älterer Patienten mit lokalisiertem Prostatakarzinom leidet nach der Krebstherapie unter symptomatischem
Hypogonadismus. Für Betroffene bedeutet das zumeist, deutliche Einbußen ihrer Lebensqualität hinnehmen zu müssen.
Diesem Umstand trägt auch die S3-Leitlinie Prostatakrebs Rechnung, indem festgestellt wird, dass eine Testosteronsubstitution
nach kurativer Therapie eines Patienten mit Prostatakarzinom und Zeichen von Hypogonadismus die Lebensqualität verbessern kann.
Allerdings wird darauf hingewiesen, dass der Einfluss auf das Rezidivrisiko aufgrund der Datenlage gegenwärtig unklar ist.
Deswegen sollte eine besondere Aufklärung und Überwachung des Patienten erfolgen.
Bisherige Studien zur Testosteronsubstitution hypogonadaler symptomatischer Männer nach abgeschlossener Prostatakrebstherapie
erbrachten hoffnungsvolle Ergebnisse.
# In dieser größeren retrospektiven Studie wurden 57 Patienten erfasst, die zwischen 2002 und 2008 nach kurativer Therapie
eines Prostatakarzinoms hypogonadale Symptome beklagten und deshalb ein Testosterongel verordnet bekamen.
Die Voraussetzungen für die Hormontherapie waren klar definiert: Es musste von Seite der Pathologen ein eindeutiges Votum
für negative Ränder der Chirurgie-Präparate vorliegen, eine Beteiligung von Lymphknoten musste ausgeschlossen sein, es durfte
maximal ein Stadium T2 oder geringer vorgelegen haben und der PSA-Wert musste unter 0,1 ng/dl liegen.
Durch die Erhöhung des Serum-
# Bei 96 Prostatakrebs-Patienten, die eine ADT erhalten hatten und unter Symptomen eines
Hypogonadismus litten, kam es unter einer Testosteron-Substitutionstherapie in zahlreichen Fällen auch langfristig zu keiner
biochemischen Progression der Krankheit [11].
# Im Fall eines Patienten, der bei nachgewiesenem Prostatakarzinom die Krebsbehandlung ablehnte und auf eigenen Wunsch eine Testosterontherapie
erhielt, wurde keine klinische oder biochemische Progression des Malignoms beobachtet [12].
-
Literatur:
[1] Endogenous Hormones and Prostate Cancer Collaborative Group, 2008. Endogenous sex hormones and prostate cancer: a collaborative analysis of 18 prospective studies. J Natl Cancer Inst 100:170-183.
[2] Mearini L, Zucchi A, Nunzi E, et al. 2012. Low serum testosterone levesls are predictive of prostate cancer. World J Urol, November 9. [Epub ahead of print].
[3] García-Cruz E, Carrión PA, García-Larrosa A, et al. 2012. Higher sex hormone-binding globulin and lower bioavailable testosterone are related to prostate cancer detection on prostate biopsy. Scand J Urol Nephrol Nov 27 [Epub ahead of print].
[4] García-Cruz E, Piqueras M, Huguet J, et al. 2012. Low testosterone levels are related to poor prognosis factors in men with prostate cancer prior to treatment. BJU Int doi:10.1111/j.1464-410X.2012.11232.x
[5] Dai B, Qu Y, Kong Y, et al. 2012. Low pretreatment serum total testosterone is associated with a high incidence of Gleason score 8–10 disease in prostatectomy specimens: data from ethnic Chinese patients with localized prostate cancer.
[6] Salonia A, Gallina A, Briganti A, et al. 2011. Preoperative hypogonadism is not an independent predictor of high-risk disease in patients undergoing radical prostatectomy. Cancer 117:3953-3962.
[7] Salonia A, Abdollah F, Capitanio U, et al. 2012. Serum sex steroids depict a nonlinear u-shaped association with high-risk prostate cancer at radical prostatectomy. Clin Cancer Res 18:3648-3657.
[8] Schnoeller T, Jentzmik F, Rinnab L, et al. 2012. Circulating free testosterone is an independent predictor of advanced disease in patients with clinically localized prostate cancer. World J Urol, July 5. [Epub ahead of print].
[9] Mostaghel EA, Page ST, Lin DW, et al. 2007. Intraprostatic androgen and androgen-related gene expression persists after testosterone suppression: therapeutic implications for castration-resistant prostate cancer. Cancer Res 67:5033-5041.
[10] Khera M, Grober ED, Najari B, et al. 2009. Testosterone replacement therapy following radical prostatectomy. J Sex Med DOI: 10.1111/j.1743-6109.2009.01161.x
[11] Leibowitz RL, Dorff TB, Tucker S, et al. 2010. Testosterone replacement in prostate cancer survivors with hypogonadal symptoms. BJU Int 105: 1397-1401.
[12] Morgentaler A, 2009. Two years of testosterone therapy associated with decline in prostate-specific antigen in a man with untreated prostate cancer. J Sex Med DOI: 10.1111/j.1743-6109.2008.01066.x
| Dezember 2012 | Autor: jfs |
