

Charakterisierung der Patientenpopulation mit niedrigem Testosteron, Libidoverlust und/oder Antriebsschwäche
Hintergrund
Vielfach machen sich mit Hypogonadismus im Zusammenhang stehende Symptome bei Männern bemerkbar,
wenn der Testosteronspiegel auf eine Konzentration unter 3,0 ng/ml absinkt. Auch wenn diese Konzentration
keinen etablierten Wert darstellt, ab dem Hypogonadismus einsetzt, wird sie von Untersuchern und Laboratorien
immer wieder als die untere Grenze des Testosteron-Normbereichs angewendet. Daten der European
Male Aging Study (EMAS) beziffern die Prävalenz von Hypogonadismus bei älteren Männern auf 23,3%. Zugleich
wurde sekundärer Hypogonadismus als häufigster Subtyp mit ~50% ermittelt. Nicht bekannt ist allerdings
die Prävalenz der Hypogonadismus-Subtypen primär, sekundär und kompensiert bei Männern, die an eine
akademische urologisch/endokrinologische Ambulanz überwiesen werden. Primärer Hypogonadismus
beruht auf einer eingeschränkten Fähigkeit der Hoden zur Testosteron-Produktion.
Beim sekundären Hypogonadismus wird die Hodenfunktion unzureichend über die hypothalamisch-hypophysäre
Achse stimuliert. Kompensierter Hypogonadismus lässt sich als subklinischer, prodromaler
Zustand des primären Hypogonadismus auffassen. Die Wahl
adäquater Behandlungsoptionen setzt eine differenzierte Diagnose voraus.
Zielsetzung
Die Prävalenz und Art eines Hypogonadismus sollte bei Männern ermittelt werden, die sich an eine akademische
urologische/endokrinologische Ambulanz mit der Diagnose ‘niedriges Testosteron’, ‘verminderte Libido’
oder ‘Antriebsschwäche’ wenden. Ferner sollten Risikofaktoren für primären gegenüber sekundärem Hypogonadismus
ermittelt werden.
Teilnehmer und Methoden
Nur Männer mit zumindest zwei gemessenen Testosteron (T)-Spiegeln und zumindest einer Luteinisierungshormon (LH)-Bestimmung
am gleichen Tag vor 10:00 Uhr wurden in die Studie aufgenommen.
Patienten, die zu irgendeinem Zeitpunkt eine Testosteronsubstitution, Clomiphencitrat, anabole Steroide,
Anastrazol oder humanes Choriogonadotropin (HCG) angewendet hatten, wurden ausgeschlossen.
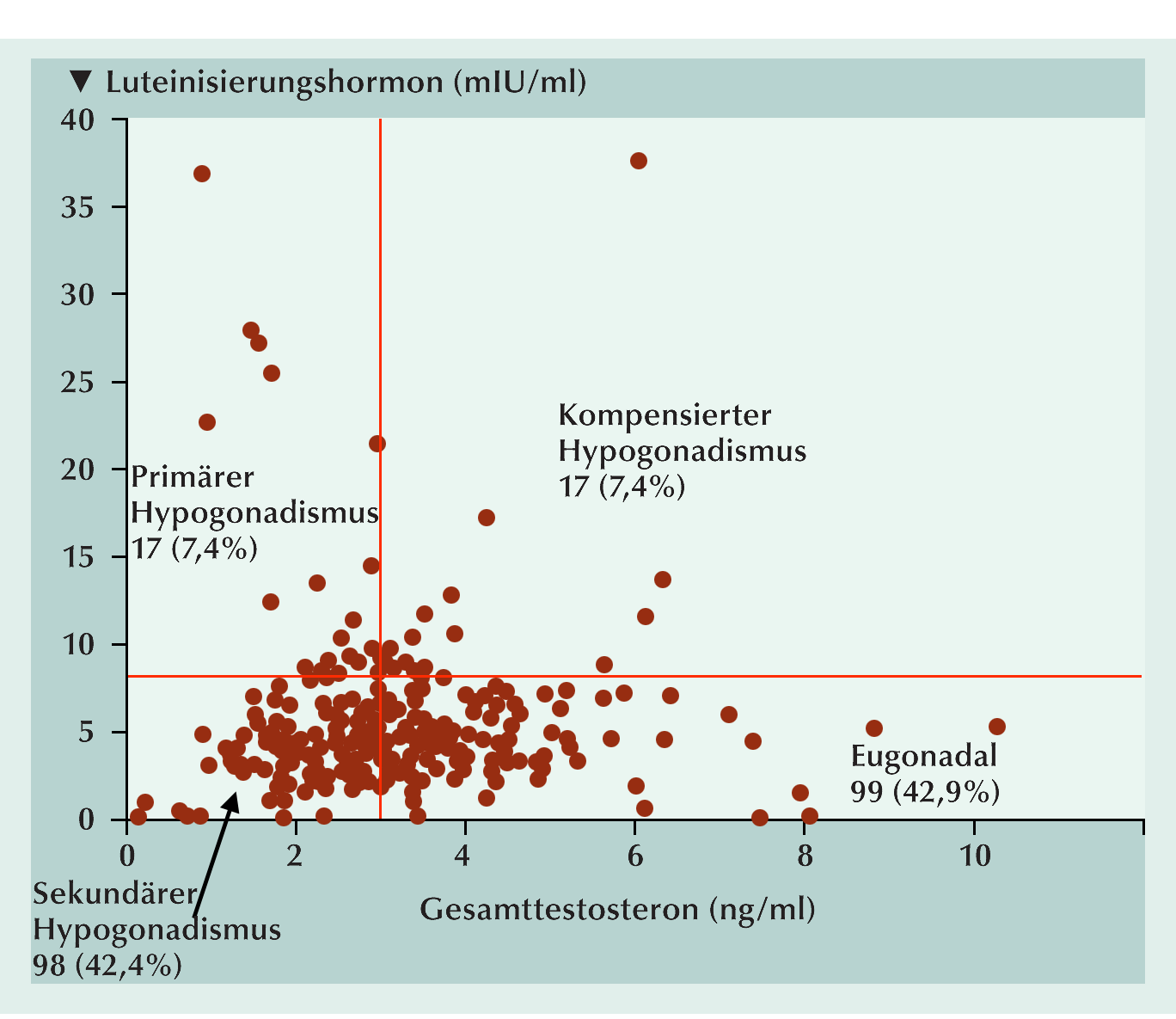
|
| Abb.: Verteilung der Studienpopulation (n=231) eugonadale Männer sowie Männer mit primärem, sekundärem oder kompensiertem Hypogonadismus. |
Ergebnisse
Von 760 Männern, denen zwischen 2013 und 2017 anhand des ICD-9-Schlüssels die Diagnosen R68.82
und 799.81 für Libidoverlust oder 257.2 und E29.1 für Hodenunterfunktion zugeordnet worden waren,
erfüllten 231 die Einschlusskriterien. Von ihnen waren sowohl T- als auch LH-Spiegel verfügbar.
Anhand der T- und LH-Spiegel wurden Männer
mit T >3,0 ng/ml und LH <8 mIU/ml als eugonadal (n=99),
mit (T <3,0 ng/ml und LH >8 mIU/ml als primär hypogonadal (n=17),
mit (T <3,0 ng/ml und LH <8 mIU/ml als sekundär hypogonadal (n=98)
und mit (T >3,0 ng/ml and LH >8 mIU/ml als kompensiert hypogonadal (n=17)
eingestuft (Abb.).
Alter, Komorbiditäten, Raucher-Status und Alkohol-Konsum unterschieden sich bei eugonadalen Männern und Männern mit sekundärem Hypogonadismus nicht wesentlich. Bei letzterer Klientel lag allerdings ein signifikant höherer BMI vor (median 30,93 kg/m2 vs. 27,69 kg/m2, p=0,003). Um die Diagnose primärer vs. sekundärer Hypogonadismus prognostizieren zu können, schienen Beurteilungsmerkmale wie BMI, Alter, Komorbidität, Rauchgewohnheiten oder Alkoholkonsum wenig geeignet zu sein.
Schlussfolgerungen
mit T >3,0 ng/ml und LH <8 mIU/ml als eugonadal (n=99),
mit (T <3,0 ng/ml und LH >8 mIU/ml als primär hypogonadal (n=17),
mit (T <3,0 ng/ml und LH <8 mIU/ml als sekundär hypogonadal (n=98)
und mit (T >3,0 ng/ml and LH >8 mIU/ml als kompensiert hypogonadal (n=17)
eingestuft (Abb.).
Alter, Komorbiditäten, Raucher-Status und Alkohol-Konsum unterschieden sich bei eugonadalen Männern und Männern mit sekundärem Hypogonadismus nicht wesentlich. Bei letzterer Klientel lag allerdings ein signifikant höherer BMI vor (median 30,93 kg/m2 vs. 27,69 kg/m2, p=0,003). Um die Diagnose primärer vs. sekundärer Hypogonadismus prognostizieren zu können, schienen Beurteilungsmerkmale wie BMI, Alter, Komorbidität, Rauchgewohnheiten oder Alkoholkonsum wenig geeignet zu sein.
Bei Männern, die sich mit niedrigen Testosteron-Werten und/oder hypogonadaler Symptomatik an eine
urologisch/endokrinologische Ambulanz wenden, liegen überwiegend ein sekundärer Hypogonadismus
und ein erhöhter BMI vor. Andererseits sollte ein erhöhter BMI beim Arzt den Verdacht auf
sekundären Hypogonadismus wecken. Zur Beurteilung der Hodenfunktion ist neben dem Testosteronspiegel
auch der LH-Spiegel zu bestimmen.
Literatur:
Masterson JM, Soodana-Prakash N, Patel AS, et al. 2018. Elevated body mass index is associated with secondary hypogonadism among men presenting to a tertiary academic medical center. World J Mens Health https://doi.org/10.5534/wjmh.180047
Masterson JM, Soodana-Prakash N, Patel AS, et al. 2018. Elevated body mass index is associated with secondary hypogonadism among men presenting to a tertiary academic medical center. World J Mens Health https://doi.org/10.5534/wjmh.180047
| Januar 2019 | jfs |