

Wie kommt es zu unwillkürlichen Kontraktionen der Blasenmuskulatur?
Bei Männern können sich Beschwerden im unteren Harntrakt (LUTS, lower urinary tract symptoms) vorwiegend als Schwierigkeiten beim Wasserlassen bemerkbar machen, oder es stehen eher die Symptome einer Reizblase im Vordergrund. Für Urologen ist indes klar, dass obstruktive und irritative Funktionsstörungen des unteren Harntraktes miteinander in Verbindung stehen. Verschiedene Modelle, mit denen versucht wird, die Pathogenese der überaktiven Blase zu beschreiben, führen die Detrusorinstabilität auf Funktionsanpassungen der glatten Muskulatur als Reaktion auf eine Blasenauslassobstruktion zurück. Auf der anderen Seite wird heute auch diskutiert, dass einem Teil der Fälle von überaktiver Blase primär pathologische Veränderungen im Bereich der Blase zugrunde liegen.
Neuronale Kontrolle des unteren Harntrakts
-
Die motorische Innervation des unteren Harntrakts besteht aus parasympathischen, sympathischen und
somatischen Anteilen (Abb. 1):
Die parasympathischen, präganglionären Neuronen befinden sich im Sakralmark (S2-S4). Ihre Axone erreichen periphere Ganglienzellen im Plexus pelvicus und direkt in der Blasenwand. Deren axonären Endigungen verteilen sich in der Blasenmuskulatur und setzen den exzitatorischen Neurotransmitter Acetylcholin frei.
Die somatische Innervation des quer gestreiften externen Sphinkters erfolgt aus dem Onuf´schen Kern des
sakralen Rückenmarks. Dieser besteht aus inhibitorischen Neuronen, die die Muskelkontraktion und damit den
Verschluss des Sphinkters aufrechterhalten.
Die afferenten Axone erreichen den unteren Harntrakt via Nervus pudendus, die Nervi pelvici und den Plexus
hypogastricus inferior. Über sie gelangen sowohl propriozeptive Reize, die durch Dehnung der Blasenwand und die
Kontraktion von Muskelzellen ausgelöst werden, als auch exterozeptive Reize (Schmerz, Temperatur) über
Leitungsbahnen des Rückenmarks ins Gehirn.
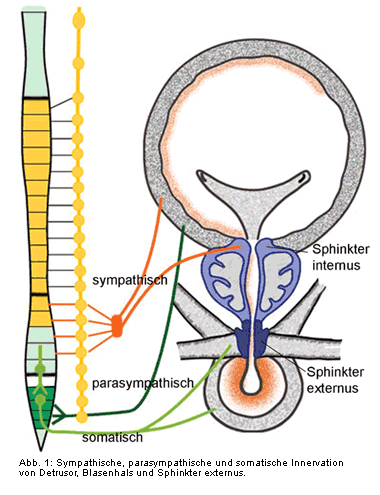 Sympathische Nervenfasern aus dem thorako-
Sympathische Nervenfasern aus dem thorako-
-
Während der Füllungsphase dehnt sich die Blasenmuskulatur allmählich aus und hält den intravesikalen Druck
dadurch niedrig. Der Blasenauslass wird durch den Sphinkter fest umschlossen, so dass kein Urin austreten
kann.
Beim willkürlichen Entleeren der Blase wird zunächst die inhibitorische Aktivität der somatischen Nerven aus dem Sakralmark aufgehoben, so dass der Sphinkter relaxiert und der Urin ohne Behinderung abfließen kann. Dabei fällt der Druck in der Blase ab und es kommt synergistisch zur Kontraktion des Detrusors.
Bei einer willentlichen Unterbrechung des Harnflusses durch Anspannen der quer gestreiften Sphinktermuskulatur
wird die Kontraktion des Detrusors reflektorisch aufgehoben.
-
Unter verschiedenen Mediatoren und den zugehörigen Rezeptor-Systemen, die an der Kontraktion der Blasenmuskulatur
beteiligt sind, nehmen das Acetylcholin und die muskarinischen Acetylcholin-Rezeptoren vom Typ 2 und 3 (M2, M3)
eine herausragende Stellung ein.
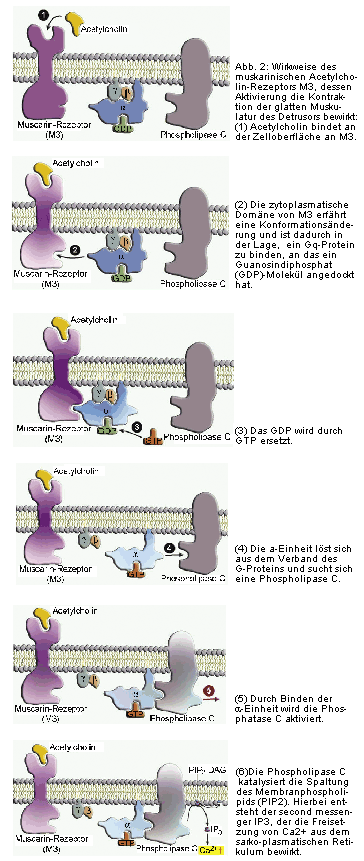 Wie Acetylcholin am Rezeptor wirkt, hängt vom Rezeptortyp ab. Pharmakologisch bedeutsam sind insbesondere die
M3-Rezeptoren, durch deren Aktivierung die stärksten Kontraktionsimpulse an die Muskelzellen übermittelt werden.
Via M3-Rezeptoren wird über einen G-Protein-
Wie Acetylcholin am Rezeptor wirkt, hängt vom Rezeptortyp ab. Pharmakologisch bedeutsam sind insbesondere die
M3-Rezeptoren, durch deren Aktivierung die stärksten Kontraktionsimpulse an die Muskelzellen übermittelt werden.
Via M3-Rezeptoren wird über einen G-Protein-
-
In der menschlichen Harnblase sind M2-Rezeptoren 1,7-mal häufiger als M3-Rezeptoren [1]. Anhand von
Biopsie-
Die Funktion der M2-Rezeptoren besteht neueren Erkenntnissen zufolge unter anderem darin, bei überwiegen des cholinergen Systems während der Blasenentleerung, den vom Sympathikus vermittelten Relaxationsimpulsen entgegenzuwirken.
-
Als Ursache einer überaktiven Blase kommen eine Reihe neuronaler Erkrankungen bzw. Schäden in Betracht. Hierdurch wird
die willentliche Kontrolle der Blasenentleerungsfunktion außer Kraft gesetzt oder zumindest beeinträchtigt, so dass wie
im Säuglings- und Kleinkindalter reflektorische Mechanismen die Kontrolle über die Blasenentleerung ganz oder teilweise
übernehmen [3]. Je nachdem, ob eine Nervenschädigung unterhalb oder oberhalb des pontinischen
Miktionszentrums angesiedelt ist (siehe voranstehender Artikel), tritt eine Sphinkter-Detrusor-Dyssynergie ein bzw. der
Synergismus bleibt bestehen.
Nach der neuen Nomenklatur sollte die nicht-neurogene Detrusorüberaktivität, die weithin noch als Detrusorinstabilität bekannt ist, als idiopathische Detrusorüberaktivität bezeichnet werden. Danach wird die Ätiologie der überaktiven Blase wieder als weitgehend unbekannt deklariert. Dem ist aber nicht ganz so, denn sehr häufig lässt sich eine Detrusorüberaktivität auf eine Blasenauslassobstruktion zurückführen. Dieser Zusammenhang ist eine Folge der enormen Plastizität sowohl der Muskulatur als auch der Nerven. Erhöhten Anforderungen passen sich Muskelzellen auf vielfältige Weise an: Sie werden hypertroph, verstärken die elektrische Koppelung untereinander, erniedrigen die Erregungsschwelle und erweitern die Kommunikation mit den Nerven. Letzteres führt langfristig auch zu Veränderungen in den Nerven.
Die glatten Muskelzellen aus dem Detrusor von Patienten mit einer überaktiven Blase verhalten sich anders als die von
Patienten mit normaler Blase. Dieses veränderte Verhalten wurde als myogene Grundlage für die überaktive Blase
beschrieben [4]. Insbesondere unterscheidet sich die Muskulatur aus überaktiven von der aus gesunden
Blasen durch abnorme spontane kontraktile Aktivitäten, eine Überempfindlichkeit gegenüber Agonisten an muskarinischen
Acetylcholin-
Dass sich Veränderungen in der Muskulatur als Folge einer veränderten Belastung bei Blasenauslassobstruktionen einstellen,
ist erwiesen. Sie können sich möglicherweise aber auch bei neurogenen Störungen entwickeln. Zudem ist davon auszugehen,
dass sie als primäre Blasenanomalien eine Rolle in der Pathogenese der überaktiven Blase spielen.
In einer interessanten Theorie darüber, wie unwillkürliche Kontraktionen der Blasenmuskulatur ausgelöst werden, spielen
fokale Bereiche eine Rolle, die durch die Kontraktion einiger weniger Muskelzellen gedehnt werden. Dem liegt die Annahme
zugrunde, dass auch in der Speicherphase, während der der Miktionsreflex auf der Ebene des Rückenmarks inhibiert wird,
eine begrenzte Erregung der präganglionären Neuronen stattfindet und sich diese auf die leichter erregbaren postganglionären
Neuronen überträgt. Solche lokalen Aktivitäten führen in der normalen Blase zu keinem intravesikalen Druckanstieg, da sie
sich nicht ausbreiten. In einer instabilen Blase besteht aber eine verstärkte elektrische Koppelung, sodass sich Aktionspotentiale
über weite Bereiche der Muskulatur fortpflanzen können.
-
Literatur:
[1] Khullar V, Nadler R, Chaliha C, et al. 2003. Muscarinic type 2 receptors on bladder sensory nerves: a new site of drug action for detrusor overactivity? Proceedings of the International Continence Society. 33rd Annual Meeting, Florence, Italy, abstract 146.
[2]Nadler R, Khullar, Chaliha C, et al. 2003. Distribution of type 2 and 3 muscarinic receptors in the human bladder. Proceedings of the International Continence Society. 33rd Annual Meeting, Florence, Italy, abstract 621.
[3] De Groat. 1997. A neurologic basis for the overactive bladder. Urology 50(6A Suppl):36-52.
[4] Brading AF. 1997. A myogenic basis for the overactive bladder. Urology 50(6A Suppl):57-73.
© 2003-2024 pro-anima medizin medien
–
impressum
–
mediadaten
–
konzeption
–
datenschutz
