
Hat Testosteronsubstitution Einfluss auf Symptome des unteren Harntrakts?
Hintergrund
Aus verschiedenen bevölkerungsbasierten, longitudinalen Studien geht hervor, dass der Testosteronspiegel bei alternden
Männern im Mittel abnimmt. Diesbezüglich wurde das Krankheitsbild des Late-onset-Hypogonadismus (LOH) geprägt, das
klinisch durch Merkmale wie Sexualstörungen, Stimmungsschwankungen, depressive Symptome, Schlafstörungen,
ungünstiger Körperzusammensetzung und verminderter Knochendichte
und biochemich durch niedrige Androgenspiegel im Serum gekennzeichnet ist.
Heute hat sich bei klinisch und biochemisch abgesicherter Diagnose eines LOH die Testosteron-Substitutionstherapie
weitgehend etabliert. Da alternde Männer häufig von benigner Prostatahyperplasie (BPH) und damit verbunden
Symptomen des unteren Harntrakts (LUTS) betroffen sind, sind manche Urologen bei solchen Patienten eher zurückhaltend mit
der Verschreibung von Testosteron.
Zielsetzung
Anhand der Patientendaten von hypogonadalen Männern wurden Auswirkungen einer Testosteron-Substitutionstherapie
auf Symptome des unteren Harntrakts (LUTS) analysiert [1].
Teilnehmer und Intervention
Aus den Jahren 2002 bis 2012 wurden insgesamt 120 ambulante Patienten des Instituts für Urologie der
Southern Illinois University identifiziert, bei denen Hypogonadismus (2 Morgenwerte des Serum-Testosteronspiegels <3 ng/ml )
diagnostiziert worden war, und bei denen sowohl vor als auch nach einer zumeist topischen Testosteron-Substitutionstherapie
anhand des American Urological Association Symptom Index (AUASI) das Vorliegen bzw. die Schwere von LUTS ermittelt worden war.
Bisherige Befunde
Der mehrfach mit zunehmendem Alter im Querschnitt ermittelte Abfall der Testosteronspiegel ist nicht unabdingbar, sondern
begründet sich in erster Linie mit individuell interkurrenten Veränderungen des Gesundheitsstatus. Im Wesentlichen
stehen abnehmende Testosteronspiegel im Zusammenhang mit Adipositas, anhaltenden depressiven Symptomen und chronischen Krankheiten [2].
In einer Studie mit 278 Teilnehmern ergab sich eine negative Beziehung zwischen freiem wie auch bioverfügbarem Testosteron und dem International Prostate Symptom Score (IPSS) sowie dessen Subscores für Blasenentleerungsstörungen [3].
Die Untersuchung der Zusammenhänge zwischen Sexualhormonen und Speichersymptomen wie insbesondere der Häufigkeit von Nykturie bei Männern mit BPH-verursachten LUTS ergab eine negative Korrelation des IPSS-Subscore der Speichersymptome mit dem Spiegel an Gesamttestosteron [4].
Unter der Testosteronsubstitution von symptomatischen Männern mit LOH kam es zur Verbesserung aller IPSS-Domänen. Bei den LUTS wurde insbesondere eine Besserung der Blasenentleerungsstörung registriert [5].
In einer randomisierten, Placebo-kontrollierten Studie wurde nachgewiesen, dass sich unter einer Testosteron-Substitutionstherapie weder das Volumen der gesamten Prostata noch das der Übergangszone erhöht [6].
Die Testosteronsubstitution von Männern mit primärem oder sekundärem Hypogonadismus über bis zu 6 Jahren zeigte, dass auch langfristig keine klinisch relevante Erhöhung des PSA im Serum zu gewärtigen ist [7].
Aktuelle Ergebnisse
In einer Studie mit 278 Teilnehmern ergab sich eine negative Beziehung zwischen freiem wie auch bioverfügbarem Testosteron und dem International Prostate Symptom Score (IPSS) sowie dessen Subscores für Blasenentleerungsstörungen [3].
Die Untersuchung der Zusammenhänge zwischen Sexualhormonen und Speichersymptomen wie insbesondere der Häufigkeit von Nykturie bei Männern mit BPH-verursachten LUTS ergab eine negative Korrelation des IPSS-Subscore der Speichersymptome mit dem Spiegel an Gesamttestosteron [4].
Unter der Testosteronsubstitution von symptomatischen Männern mit LOH kam es zur Verbesserung aller IPSS-Domänen. Bei den LUTS wurde insbesondere eine Besserung der Blasenentleerungsstörung registriert [5].
In einer randomisierten, Placebo-kontrollierten Studie wurde nachgewiesen, dass sich unter einer Testosteron-
Die Testosteronsubstitution von Männern mit primärem oder sekundärem Hypogonadismus über bis zu 6 Jahren zeigte, dass auch langfristig keine klinisch relevante Erhöhung des PSA im Serum zu gewärtigen ist [7].
Die Männer im mittleren Alter von ca. 60±11 Jahren waren im Mittel 692 Tage (34 bis 3.605 Tage) mit Testosteron
substituiert worden. Mehrheitlich lagen leichte bis moderate LUTS (Baseline) mit einem mittleren AUASI von
10,8±1,9 vor.
Die Veränderungen des AUASI reichten von -19 bis 15 (Abb.). Bei 55% der 120 Männer blieben die LUTS unter der TestosteronSubstitution stabil.
Bemerkenswerterweise war die Verbesserung des AUASI bei Patienten mit schweren Baseline-LUTS deutlicher als bei Männern mit moderaten und leichten LUTS (-7,43, -0,71 bzw. 1,18).
Schlussfolgerungen
Die Veränderungen des AUASI reichten von -19 bis 15 (Abb.). Bei 55% der 120 Männer blieben die LUTS unter der TestosteronSubstitution stabil.
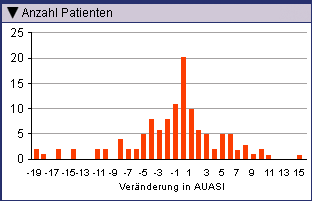
| Veränderungen im American Urological Association Symptom Index (AUASI) im Verlauf der Studie. Bei einzelnen Patienten reichten die Veränderungen von -19 bis 15. Die mittlere Veränderung belief sich auf 1,07±6,06 (Pearl JA, et al. 2013). |
Bemerkenswerterweise war die Verbesserung des AUASI bei Patienten mit schweren Baseline-LUTS deutlicher als bei Männern mit moderaten und leichten LUTS (-7,43, -0,71 bzw. 1,18).
Die Einleitung einer Testosteron-Ausgleichstherapie bei hypogonadalen Männern mit LUTS beinhaltete ein nur geringes Risiko
für die Verschlechterung der Symptome. Im Gegenteil wurde bei zahlreichen Patienten eine Besserung der LUTS beobachtet.
Literatur:
[1] Pearl JA, Berhanu D, Francois N, et al. 2013. Testosterone supplementation does not worsen lower urinary tract symptoms. J Urol 160: [Epub ahead of print].
[2] Shi Z, Araujo AB, Martin S, et al. 2013. Longitudinal changes in testosterone over five years in community-dwelling men. J Clin Endocrinol Metab 98:3289-3297.
[3] Chang IH, Oh SY, Kim SC, 2009. A possible relationship between testosterone and lower urinary tract symptoms in men. J Urol 182:215-220.
[4] Kim MK, Zhao C, Kim SD, et al. 2012. Relationship of sex hormones and nocturia in lower urinary tract symptoms induced by benign prostatic hyperplasia. Aging Male [Epub ahead of print].
[5] Amano T, Imao T, Takemae K, et al. 2010. Testosterone replacement therapy by testosterone ointment relieves lower urinary tract symptoms in late onset hypogonadism patients. Aging Male 13:242-246.
[6] Marks IS, Mazer NA, Mostaghel E, et al. 2006. Effect of testosterone replacement therapy on prostate tissue in men with late-onset hypogonadism: a randomized controlled trial. JAMA 296:2351-2361.
[7] Raynaud JP, Gardette J, Rollet J, et al. 2013. Prostate-specific antigen (PSA) concentrations in hypogonadal men during 6 years of transdermal testosterone treatment. BJU Int 111:880-890.
[1] Pearl JA, Berhanu D, Francois N, et al. 2013. Testosterone supplementation does not worsen lower urinary tract symptoms. J Urol 160: [Epub ahead of print].
[2] Shi Z, Araujo AB, Martin S, et al. 2013. Longitudinal changes in testosterone over five years in community-dwelling men. J Clin Endocrinol Metab 98:3289-3297.
[3] Chang IH, Oh SY, Kim SC, 2009. A possible relationship between testosterone and lower urinary tract symptoms in men. J Urol 182:215-220.
[4] Kim MK, Zhao C, Kim SD, et al. 2012. Relationship of sex hormones and nocturia in lower urinary tract symptoms induced by benign prostatic hyperplasia. Aging Male [Epub ahead of print].
[5] Amano T, Imao T, Takemae K, et al. 2010. Testosterone replacement therapy by testosterone ointment relieves lower urinary tract symptoms in late onset hypogonadism patients. Aging Male 13:242-246.
[6] Marks IS, Mazer NA, Mostaghel E, et al. 2006. Effect of testosterone replacement therapy on prostate tissue in men with late-onset hypogonadism: a randomized controlled trial. JAMA 296:2351-2361.
[7] Raynaud JP, Gardette J, Rollet J, et al. 2013. Prostate-specific antigen (PSA) concentrations in hypogonadal men during 6 years of transdermal testosterone treatment. BJU Int 111:880-890.
© 2003-2024 pro-anima medizin medien
–
impressum
–
mediadaten
–
konzeption
–
datenschutz


